Seppur di notevole utilità, gli esami strumentali sono sopravvalutati: lo dice la scienza.
Nella miriade di studi scientifici stanno uscendo sempre più pubblicazioni su quelle che riguardano l’imprecisione dei test che quotidianamente il personale sanitario utilizza come supporto alla sua diagnosi/valutazione. In questo articolo mostro come la scienza è in perenne evoluzione e guarda il video-riassunto di questo argomento a fine pagina.
“nulla è per sempre od ineluttabile”
Il problema sta alla base, che ossia la medicina non è una scienza esatta. Questo lo prova anche uno studio1 dove i pazienti sono stati sottoposti a due pareri medici sul medesimo problema. Solo il 6% degli intervistati ha riportato la medesima diagnosi di entrambi i medici.
Ho diviso le problematiche più comuni per facilitare la lettura.
Mal di schiena (Low back pain)
Uno studio2 recente ha dimostrato che se hai meno di 20 anni hai il 37% di possibilità di avere una “malattia
degenerativa del disco” o DDD; se hai 30 anni, il rischio aumenta al 52%; infine se hai 40 anni la percentuale sale al 68%. Il DDD è una macro categoria che contempla tutte le problematiche discali come: protusione discale, ernia del disco, ernia di schmorl, osteo artrite, stenosi (restringimento) del canale midollare. Anche altri studi14 con numeri diversi riscontrano le stesse fenomenologia. La definizione3 precisa è: “La DDD non è in realtà una malattia ma un termine usato per descrivere i normali cambiamenti nei  dischi vertebrali con l’avanzare dell’età. I dischi vertebrali sono dischi morbidi e comprimibili che separano le ossa (vertebre) ad incastro che formano la colonna vertebrale. I dischi agiscono come ammortizzatori per la colonna vertebrale, permettendogli di flettersi, piegarsi e torcersi. La malattia degenerativa del disco può avvenire in tutta la colonna vertebrale, ma si verifica più spesso nei dischi nella zona lombare (regione lombare) e nel collo (regione cervicale).”
dischi vertebrali con l’avanzare dell’età. I dischi vertebrali sono dischi morbidi e comprimibili che separano le ossa (vertebre) ad incastro che formano la colonna vertebrale. I dischi agiscono come ammortizzatori per la colonna vertebrale, permettendogli di flettersi, piegarsi e torcersi. La malattia degenerativa del disco può avvenire in tutta la colonna vertebrale, ma si verifica più spesso nei dischi nella zona lombare (regione lombare) e nel collo (regione cervicale).”
Per fare un paragone con la pelle: se vedessi una signora anziana con una pelle rovinata non penseresti che ha una malattia. La stessa cosa vale per la colonna.
Rimanendo nel mio ambito, la riabilitazione di atleti, riporto uno studio4 eseguito durante le olimpiadi di Rio del 2016, il quale dimostrava che su 100 atleti di livello olimpionico il 52% presenta una colonna con problematiche di media severità. La domanda sorge spontanea:
“come può un atleta olimpionico gareggiare a quel livello?”
La risposta è disarmante:
“perché non siamo l’esito della nostra radiologia”
Inoltre, l’aspetto che mi tocca da vicino, il sollevamento pesi (weightlifitng) non è tra gli sport con i risultati peggiori!
Esistono delle linee guida, le quali se correttamente seguite ci indicano di attendere un mese prima di effettuare una RMN (bandiere rosse escluse). Questa è la premessa di un interessante studio5 che conclude affermando che: “La RMN precoce senza indicazione ha un forte effetto iatrogeno nel LBP acuto, indipendentemente dallo stato di radicolopatia”. Proprio per questo che solo una minima parte delle persone con dolore alla schiena procedono con ulteriori indagini6, come sostegno le linee guida americane.
Con l’avanzare con le indagini aumenta purtroppo anche la paura, come riporta un altro studio7: “Il semplice riferimento a un chirurgo della colonna vertebrale ha provocato un aumento dei livelli di preoccupazione segnalati (rispetto a prima del referral) nel 52,9% dei pazienti; quando ai pazienti veniva chiesto perché le loro preoccupazioni erano aumentate, la ragione più comunemente citata era la paura di un intervento chirurgico (24,3%). Le analisi di regressione hanno mostrato che il semplice riferimento a un chirurgo della colonna vertebrale era un predittore indipendente di sviluppare un alto livello di preoccupazione riguardo alla possibilità di un intervento chirurgico”. Per tanto esso conclude con:
“Fornire tempestivamente informazioni più specifiche sulla natura benigna e non chirurgica della maggior parte delle condizioni degenerative della colonna vertebrale potrebbe ridurre sostanzialmente le preoccupazioni esagerate dei pazienti riguardo alla probabilità di un intervento chirurgico”
Inoltre un altro studio31, riporta che: “è stato riscontrato una marcata variabilità dei risultati interpretativi riportati e un’alta prevalenza di errori interpretativi nelle relazioni radiologiche di un esame RMN della colonna lombare eseguito sullo stesso paziente in 10 centri diversi in un breve periodo di tempo”… di conseguenza, gli autori concludono che: “quando un paziente ottiene il proprio esame di RMN, in base al quadro radiologo, interpreta l’esame e questo può avere un esito prognostico diverso ed anche il trattamento può variare”.
Ma il bello deve ancora venire: la RMN8-13 a 6-12 mesi dopo una lesione al disco mostra che il 50% dei pazienti riporta una riduzione del 70% delle dimensioni del disco estruso!
Quindi cosa mostra tutto questo? Il tuo corpo può essere veramente capace di guarire da solo e che più grande è l’erniazione, più è probabile che sia riassorbita9-11.
Dolore alla cuffia dei rotatori (Cuff rotator disease/tear)
Un altro problema estremamente diffuso tra gli atleti e non, è il dolore alle spalle. In questo contesto lo ridurremmo alle problematiche della cuffia dei rotatori. Ed anche in questo caso la radiologia può svolgere un ruolo importante nel buon esito del recupero da parte del paziente. 
Abbiamo la fortuna di avere delle linee guida15 (il massimo dell’evidenza scientifica), abbastanza recenti, prodotte da ricercatori italiani che ci aiutano a far luce sulla questione. Queste ci mostrano che:
“non esiste radiologicamente un sistema migliore e suggerisce una unione di varie informazioni per la diagnosi e la terapia”
Per quest’ultima la strada conservativa dovrebbe essere la prima scelta.
Queste linee guida trovano il consenso anche di altri studi16 più recenti.
Infine è bene ricordare che anche per la spalla esistono tantissime condizioni apparentemente patologiche che non lo sono. Così come riporta uno studio20 che riassumo: 96% del campione presentava anormalità ed il 78% aveva un ispessimento della borsa e il 22% aveva una lesione della cuffia dei rotatori.
Impigment femoro acetabolare (Femoral acetabular impingement – FAI)
Il dolore all’anca è meno diffuso dei due argomenti precedenti ma merita comunque attenzione.
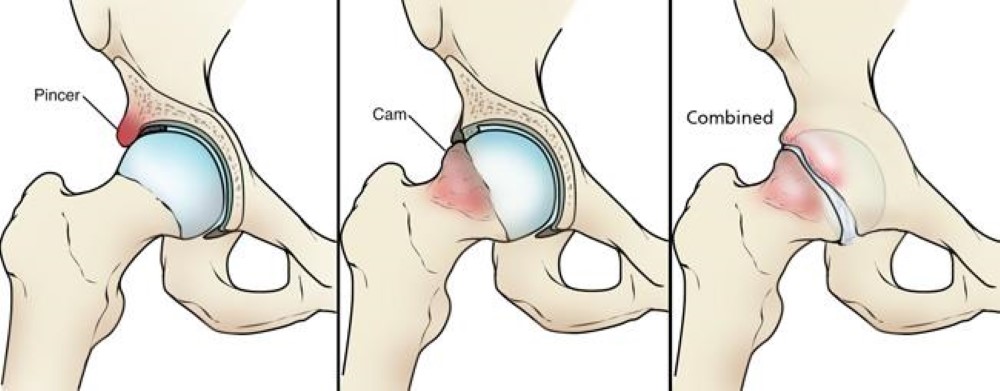
Esistono tre tipi di FAI: Pincer, Cam e impingement combinato.
Pincer. Questo tipo di conflitto si verifica perché neo formazione ossea dell’acetabolo si estende sulla testa/collo del femore consumando la cartilagine.
Cam. Il conflitto si crea perché la testa del femore non è rotonda e non può ruotare uniformemente all’interno dell’acetabolo. Questo consuma precocemente la cartilagine all’interno dell’acetabolo.
Combinato. in questo caso presenti entrambi gli impigment.
Lo sport con il più alto tasso di incidenza di FAI è l’hockey ed è stata una sorpresa constatare che gli studio riporta17,18 come il 77% dei giocatori di hockey sani, che non provava dolore, presentavano delle anormalità dell’anca e della regione inguinale alla RMN.
Anche il altri sport come il calcio i risultati sono simili. Uno studio19 recente mostra come l’85% dei giocatori di calcio asintomatici ha risultati di imaging di FAI.
Questi dati indicano solo che:
“il corpo si adatta ad uno stress al quale è stato sottoposto”
Ovviamente sussiste un equilibrio a questo che è determinato dal limite fino al quale spingiamo il nostro corpo. Tale considerazione varia da soggetto a soggetto.

Il ginocchio doloroso (Knee pain)
Le problematiche più diffuse del ginocchio sono: l’artrosi e e lesioni del menisco.
Artrosi de ginocchio (KOA)
La ricerca21 ci informa che l’85% degli adulti senza dolore al ginocchio presenta agli esami radiologici dell’artrosi al ginocchio. Un dato ancora più interessante è che solo il 19-30% delle persone di età compresa tra i 40 e gli 80 anni che provavano dolore al ginocchio presentavano agli esami KOA. Quindi, in sostanza, è maggiore la possibilità di presentare un esito radiologico di KOA associato all’assenza di dolore.
Inoltre un’altro aspetto curioso di questo studio che non sussiste un gold standard (ossia un parametro riconosciuto da tutti) per definire il KOA. Quando si può definire un ginocchio affetto da KOA? Che caratteristiche deve avere? Il tempo è un elemento da tenere in considerazione?
La risposta a queste domande non è univoca.
Degenerazioni dei menischi (Degenerative meniscal tear)
Un’altra struttura comunemente attribuita al dolore al ginocchio è il menisco. Dato che l’artroscopia del ginocchio è la procedura ortopedica più comunemente eseguita, l’indagine di questa procedura è estremamente interessante.
Il menisco è quella struttura posta tra la tibia ed il femore per favorisce il fisiologico movimento di flesso estensione del ginocchio (e minime rotazioni)
In uno studio22, che è stato corretto leggermente da un altro studio23, è stato sono state confrontate le lesioni degenerative del menisco (in assenza radiologica di KOA). Le persone coinvolte nello studio sono state seguite per 2 anni. I risultati sono stati che non c’era differenza tra il gruppo chirurgico e quello non operatorio. In effetti, il gruppo non-op ha guadagnato molto più forza del quadricipite a 3 mesi di distanza. La spiegazione è che l’esercizio ti rende più forte e più sano!
Successivamente questo stesso gruppo di lavoro ha prodotte delle recentissime linee guida24, in cui si afferma che:
“sussiste una forte raccomandazione a NON utilizzare l’artroscopia per quasi tutti i pazienti con problematiche degenerative del ginocchio, basata su revisioni sistematiche …. e che ulteriori ricerche difficilmente modificheranno questa raccomandazione”.

Queste raccomandazioni continuano con: “tali esortazioni si applicano ai pazienti con o senza evidenza radiologiche di KOA, sintomi meccanici o comparsa improvvisa di sintomi”.
L’aggettivo -degenerativo- è ovviamente differente da -traumatico-. Per quest’ultimo la procedura è differente.
Tornando ai miei amati atleti riporto questo studio25 che li riguarda. Sono stati valutati 14 giocatori NBA asintomatici (28 ginocchia). Tre ginocchia (10%) erano considerate “normali”. Di nuovo è stata trovata che una percentuale significativa di questi individui aveva qualcosa di “patologico” tra cui lesioni della cartilagine, versamento (quasi il 30%), edema del midollo osseo, tendinosi, corpi liberi, e persino una frattura osteocondrale! Ricordo che erano giocatori, senza dolore!
Risultati simili sono stati trovati
Studi simili a questo nella pallacanestro universitaria26, NBA27,28, calciatori adolescenti29 e anche giocatori di hockey su ghiaccio amatoriali30.
Tutto quello che ho scritto ha l’unico scopo di sostenere un’analisi critica della letteratura e soprattutto informare il paziente-atleta che una valutazione radiologica non è un condanna. Poiché sono solo delle immagini che permettono di acquisire delle informazioni, che devono essere integrate in una valutazione ben più ampia.
Conclusione:
la letteratura scientifica ci mostra come le indagini radiologiche, da sole, non possono emettere una prognosi. Poiché solo l’unione di più informazioni permette di stilare un piano riabilitativo e valutare il futuro di quel problema: non sei il tuo esito radiologico.
Bibliografia:
- Surg Neurol Int. 2013; 4(Suppl 5): S353–S358.
Published online 2013 Oct 29.
Are recommended spine operations either unnecessary or too complex? Evidence from second opinions.
Nancy E. Epstein* - AJNR Am J Neuroradiol. 2015 Apr;36(4):811-6. Epub 2014 Nov 27.
Systematic literature review of imaging features of spinal degeneration in asymptomatic populations.
Brinjikji W1, Luetmer PH2, Comstock B3, Bresnahan BW4, Chen LE4, Deyo RA5, Halabi S6, Turner JA7, Avins AL8, James K4, Wald JT1, Kallmes DF1, Jarvik JG9. - https://www.northshore.org/healthresources/encyclopedia/encyclopedia.aspx?DocumentHwid=uh2039spec
- BMJ Open Sport Exerc Med. 2018 Mar 8;4(1):e000335.
Evaluation of spine MRIs in athletes participating in the Rio de Janeiro 2016 Summer Olympic Games.
Wasserman MS1, Guermazi A1, Jarraya M2, Engbretsen L3,4,5, AbdelKader M1, Roemer FW1,6, Hayashi D1,7, Crema MD1,8,9, Mian AZ1. - Spine (Phila Pa 1976). 2013 Oct 15;38(22):1939-46.
Iatrogenic consequences of early magnetic resonance imaging in acute, work-related, disabling low back pain.
Webster BS1, Bauer AZ, Choi Y, Cifuentes M, Pransky GS. - Ann Intern Med. 2007 Oct 2;147(7):478-91.
Diagnosis and treatment of low back pain: a joint clinical practice guideline from the American College of Physicians and the American Pain Society.
Chou R1, Qaseem A, Snow V, Casey D, Cross JT Jr, Shekelle P, Owens DK; Clinical Efficacy Assessment Subcommittee of the American College of Physicians; American College of Physicians; American Pain Society Low Back Pain Guidelines Panel. - Is referral to a spine surgeon a double-edged sword? Patient concerns before consultation.
Biniam Kidane MD Rajiv Gandhi MS MD FRCSC Angela Sarro RN(EC) MN Taufik A. Valiante MD PhD FRCSC Bart J. Harvey MD PhD MEd FRCPC Y. Raja Rampersaud MD FRCSC - Acta Radiol. 1990 Nov;31(6):555-8.
Size of lumbar disc hernias measured using computed tomography and related to sciatic symptoms.
Fagerlund MK1, Thelander U, Friberg S. - Spine (Phila Pa 1976). 1992 Sep;17(9):1071-4.
Computed tomographic follow-up study of forty-eight cases of nonoperatively treated lumbar intervertebral disc herniation.
Maigne JY1, Rime B, Deligne B. - Spine (Phila Pa 1976). 1992 Oct;17(10):1205-12.
The natural history of sciatica associated with disc pathology. A prospective study with clinical and independent radiologic follow-up.
Bush K1, Cowan N, Katz DE, Gishen P. - Spine (Phila Pa 1976). 2006 Jun 15;31(14):1605-12; discussion 1613.
Natural course of disc morphology in patients with sciatica: an MRI study using a standardized qualitative classification system.
Jensen TS1, Albert HB, Soerensen JS, Manniche C, Leboeuf-Yde C. - Spine (Phila Pa 1976). 2006 May 15;31(11):1247-52.
Determinants of spontaneous resorption of intervertebral disc herniations.
Autio RA1, Karppinen J, Niinimäki J, Ojala R, Kurunlahti M, Haapea M, Vanharanta H, Tervonen O. - CMAJ. 2011 Apr 19;183(7):823. Epub 2011 Jan 31.
Spontaneous regression of a lumbar disk herniation.
Monument MJ1, Salo PT. - Asian Spine J. 2012 Dec; 6(4): 249–256.
Published online 2012 Dec 14. doi: 10.4184/asj.2012.6.4.249
Magnetic Resonance Imaging of the Lumbar Spine in Young Arabs with Low Back Pain.
Osama Al-saeed,1 Khaled Al-Jarallah,2 Maryam Raeess,3 Mehraj Sheikh,1 Mohammed Ismail,4 and Reji Athyal3 - Muscles Ligaments Tendons J. 2016 Feb 13;5(4):227-63. doi: 10.11138/mltj/2015.5.4.227. eCollection 2015 Oct-Dec.
I.S.Mu.L.T – Rotator Cuff Tears Guidelines.
Oliva F1, Piccirilli E1, Bossa M2, Via AG1, Colombo A3, Chillemi C4, Gasparre G5, Pellicciari L2, Franceschetti E6, Rugiero C1, Scialdoni A1, Vittadini F5, Brancaccio P7, Creta D8, Buono AD9, Garofalo R10, Franceschi F6, Frizziero A5, Mahmoud A2, Merolla G11, Nicoletti S12, Spoliti M13, Osti L14, Padulo J15, Portinaro N3, Tajana G16, Castagna A17, Foti C2, Masiero S5, Porcellini G11, Tarantino U1, Maffulli N18. - J Shoulder Elbow Surg. 2018 Mar;27(3):572-576. Epub 2017 Nov 21.
Operative versus nonoperative treatment for the management of full-thickness rotator cuff tears: a systematic review and meta-analysis.
Piper CC1, Hughes AJ2, Ma Y3, Wang H3, Neviaser AS2. - Am J Sports Med. 2011 Apr;39(4):715-21. Epub 2011 Jan 13.
High prevalence of pelvic and hip magnetic resonance imaging findings in asymptomatic collegiate and professional hockey players.
Silvis ML1, Mosher TJ, Smetana BS, Chinchilli VM, Flemming DJ, Walker EA, Black KP. - Arthroscopy. 2014 Oct;30(10):1222-8. Epub 2014 Jul 1.
Asymptomatic hip/groin pathology identified on magnetic resonance imaging of professional hockey players: outcomes and playing status at 4 years’ follow-up.
Gallo RA1, Silvis ML2, Smetana B3, Stuck D4, Lynch SA5, Mosher TJ6, Black KP5. - Rev Bras Ortop. 2017 Jun 24;52(Suppl 1):14-20. doi: 10.1016/j.rboe.2017.06.005. eCollection 2017.
Prevalence of femoroacetabular impingement morphology in asymptomatic youth soccer players: magnetic resonance imaging study with clinical correlation.
Yépez AK1, Abreu M2, Germani B1, Galia CR3. - AJR Am J Roentgenol. 2011 Oct;197(4):W713-9. doi: 10.2214/AJR.11.6971.
Ultrasound of the shoulder: asymptomatic findings in men.
Girish G1, Lobo LG, Jacobson JA, Morag Y, Miller B, Jamadar DA. - BMC Musculoskelet Disord. 2008 Sep 2;9:116. doi: 10.1186/1471-2474-9-116.
The discordance between clinical and radiographic knee osteoarthritis: a systematic search and summary of the literature.
Bedson J1, Croft PR. - BMJ. 2016 Jul 20;354:i3740. doi: 10.1136/bmj.i3740.
Exercise therapy versus arthroscopic partial meniscectomy for degenerative meniscal tear in middle aged patients: randomised controlled trial with two year follow-up.
Kise NJ1, Risberg MA2, Stensrud S3, Ranstam J4, Engebretsen L5, Roos EM6. - Exercise therapy versus arthroscopic partial meniscectomy for degenerative meniscal tear in middle aged patients: randomised controlled trial with two year follow-up.
BMJ 2018; 363 (Published 04 December 2018)
Cite this as: BMJ 2018;363:k4893 - Br J Sports Med. 2018 Mar;52(5):313.
Arthroscopic surgery for degenerative knee arthritis and meniscal tears: a clinical practice guideline.
Siemieniuk RAC1,2, Harris IA3,4, Agoritsas T1,5, Poolman RW6, Brignardello-Petersen R1,7, Van de Velde S8, Buchbinder R9,10, Englund M11, Lytvyn L12, Quinlan C13, Helsingen L14, Knutsen G15, Olsen NR16, Macdonald H17, Hailey L18, Wilson HM19, Lydiatt A20, Kristiansen A21,22. - J Knee Surg. 2008 Jan;21(1):27-33.
Abnormal findings on knee magnetic resonance imaging in asymptomatic NBA players.
Walczak BE1, McCulloch PC, Kang RW, Zelazny A, Tedeschi F, Cole BJ. - Clin J Sport Med. 2016 Nov;26(6):483-489.
Magnetic Resonance Imaging of Asymptomatic Knees in Collegiate Basketball Players: The Effect of One Season of Play.
Pappas GP1, Vogelsong MA, Staroswiecki E, Gold GE, Safran MR. - AJR Am J Roentgenol. 2002 Sep;179(3):641-4.
MR imaging of the knee: findings in asymptomatic collegiate basketball players.
Major NM1, Helms CA. - Arthroscopy. 2005 May;21(5):557-61.
Magnetic resonance imaging of the knee in asymptomatic professional basketball players.
Kaplan LD1, Schurhoff MR, Selesnick H, Thorpe M, Uribe JW. - AJR Am J Roentgenol. 2011 Jan;196(1):W61-5.
MRI of the knee joint in asymptomatic adolescent soccer players: a controlled study.
Soder RB1, Simões JD, Soder JB, Baldisserotto M. - Evaluation of Knees in Asymptomatic Amateur Ice Hockey Players Using 3.0-T Magnetic Resonance Imaging: A Case-Control Study.
Xiao-Dan Chang, Pei Yang, Xin-Yan Mu, Wei-Li Ma, Mo Zhou
Department of Radiology, Affiliated Zhongshan Hospital of Dalian University, Dalian, Liaoning 116001, China - Spine J. 2017 Apr;17(4):554-561. Epub 2016 Nov 17.
Variability in diagnostic error rates of 10 MRI centers performing lumbar spine MRI examinations on the same patient within a 3-week period.
Herzog R1, Elgort DR2, Flanders AE3, Moley PJ4.